Ubóstwo, niedożywienie, brak dostępu do opieki zdrowotnej i wody pitnej, brak higieny, wysoki poziom analfabetyzmu to problemy, z którymi mierzą się mamy i dzieci w Senegalu - zwłaszcza te mieszkające na obszarach wiejskich i podmiejskich. Polska Misja Medyczna od lat prowadzi działania na miejscu, których celem jest poprawa ich warunków życiowych. Jest obecna na terenie powiatu Diakhao, gdzie skupia się głównie na działaniach na rzecz zwalczania niedożywienia i zapobiegania mu u najmłodszych dzieci oraz kobiet w ciąży i matek karmiących. Celem organizacji jest także zmniejszenie śmiertelności matek i noworodków poprzez poprawę poziomu opieki okołoporodowej oraz zwiększenie świadomości lokalnej społeczności na temat zdrowego żywienia.
O tym, jak te problemy senegalskich mam i dzieci wglądają z bliska oraz jak realizowane są akcje pomocowe PMM na miejscu rozmawiamy z Anną Haris* - koordynatorką projektu PMM w Senegalu, wieloletnią mieszkanką tego kraju oraz Sarą Suchowiak**, położną, która jako wolontariuszka szkoliła lokalny personel medyczny z nagłych sytuacji w położnictwie i neonatologii.
Czytaj również: "Biorą ze sobą plastikową wanienkę i belę materiału. To ich cała wyprawka”. Tak wyglądają porody w Tanzanii
Aneta Żuchowska, mjakmama24.pl: Z jakimi największymi problemami mierzą się mamy i dzieci w Senegalu?
Anna Haris: Jeśli porównamy Polskę i Senegal to w skrajnym ubóstwie, czyli za mniej niż niecałe 2 dolary dziennie żyje tam aż 10 proc. osób, a w Polsce jest to zaledwie jedna setna procenta. Dostęp do państwowej służby zdrowia jest płatny. Jest ograniczony dostęp do lekarzy. W dużych miastach i stolicy na mniej więcej 15 tysięcy mieszkańców przypada jeden lekarz. Na prowincjach jest jeszcze gorsza sytuacja. Tam gdzie w Senegalu obecna jest Polska Misja Medyczna, czyli w powiecie Diakhao liczącym obecnie 100 tysięcy mieszkańców, jest jeden lekarz (nie specjalista). Do tego tylko 11 położnych, 13 pielęgniarzy (którzy nie tylko pomagają lekarzowi, ale też leczą) i około 30 pomocy pielęgniarskich. W przychodni wojewódzkiej istniejącej od 5 lat w Diakhao nie ma pediatry. Oddział neonatologiczny znajduje się tylko w mieście wojewódzkim w Fatick (600 tys. mieszkańców) - są tu 4 inkubatory, plus 2 dokupione w ramach projektu Polskiej Misji Medycznej dofinansowanym przez program Polskiej Pomocy MSZ.
A niedożywienie? Jaka jest jego skala?
Anna Haris: W zależności od pory roku i miejsca zamieszkania dotyczy od 6 do 20 proc. dzieci. Skala jest duża i wymaga szerokich działań. Nasz projekt zapobiegający głodowi i niedożywieniu w szczególności dzieci, kobiet w ciąży i matek karmiących jest takim projektem integralnym. Dotyczy nie tylko samego dożywiania, ale przede wszystkim zapobiegania niedożywianiu. W jaki sposób to robimy? Przeszkoliliśmy średni personel medyczny (czyli tych ludzi, którzy mają najbliższy kontakt z matkami w ciąży i z matkami karmiącymi piersią) z zakresu prawidłowego oznaczania niedożywienia. Dzięki temu będą w stanie określić, czy mają do czynienia np. z niedożywieniem ostrym czy niedożywieniem średnim. Różnice między zakresami mogą być naprawdę niewielkie – rzędu kilkunastu gramów. Prawidłowe oznaczenie poziomu niedożywienia pozwala na wdrożenie odpowiedniej ścieżki leczenia i zapobiegania ewentualnym nawrotom.
Nasze założenie jest proste – chodzi o to, żeby używanie mieszanki terapeutycznej, rozprowadzanej przez ONZ (są to takie specjalne odżywcze pasty w saszetkach) było ostatecznością. Podawać ją tylko w przypadku niedożywienia ostrego, a gdy stan dziecka się poprawi, jak najszybciej z niej zrezygnować i skupić się na zasadach zdrowego żywienia. Tutaj z pomocą przychodzą lokalne liderki, które 1-2 razy w tygodniu organizują pogadanki dla mam. Mamy taką senegalską trenerkę od dietetyki, z którą - w myśl idei zdrowo i lokalnie - promujemy te tradycyjne lokalne przepisy oparte na rodzimych produktach dostępnych na miejscu. Wykorzystują do tego specjalne karty edukacyjne z obrazkami (z uwagi na duży poziom analfabetyzmu), na których są pokazane dobre praktyki np. karmienie piersią przez pierwsze pół roku, jak prawidłowo rozszerzać dietę, jakie sytuacje powinny skłonić mamę, by zgłosiła się z dzieckiem do lekarza.
Mai jest mamą 7 dzieci. Mieszka we wsi Maroude w powiecie Diakhao. Jej córeczka Ndeye Fatou dostała imię po położnej, która odbierała poród i z którą Mai i cała jej rodzina przyjaźnią się od lat. Mai jest już zdrowa. Kilka tygodni temu cierpiała na niedożywienie średnie.

i
W związku z ubóstwem i płatną służbą zdrowia, jaki jest odsetek porodów asystowanych w Senegalu?
Anna Haris: W ostatnich 10-20 latach wzrósł – obecnie przekroczył 70. proc. Poród asystowany jest sporym obciążeniem dla budżetu rodzinnego – świadczy o tym chociażby fakt, że kobiety po porodzie wypisują się bardzo wcześnie. Każda kolejna doba to dla nich mocno odczuwalny koszt. W powiecie Diakhao bardzo nam się spodobała akcja z dobrowolnymi składkami, która została wprowadzona kilka lat temu. Zachęca się kobiety w ciąży, by co miesiąc aż do dnia porodu wpłacały dobrowolną, niedużą składkę w wysokości dwóch tysięcy franków CFA (mniej więcej równowartość 12 złotych). Dzięki temu większość kosztów okołoporodowych i ewentualnych nieprzewidzianych wydatków, jak chociażby cesarskie cięcie (oczywiście w szpitalu wojewódzkim), jest pokrywane przez takie dobrowolne ubezpieczenie. Ta akcja dosyć dobrze się rozwija, ale to nie znaczy, że wszystkie kobiety stać na to, by zapłacić te 12 zł miesięcznie.
A jak jest z dostępnością izb porodowych, skoro w całym powiecie jest tylko 11 położnych?
Anna Haris: Według wytycznych senegalskich kobieta w ciąży nie powinna mieszkać dalej od szpitala lub izby porodowej (czyli takiej izby, w której się znajduje położna) niż 5 kilometrów z powodu ograniczonej mobilności ludności. W Polsce jest to 20 i 30 kilometrów, nawet jest tendencja do zamykania oddziałów położniczych w Polsce i Europie, bo mobilność ludzi jest większa. W Senegalu jest tendencja odwrotna. Otwierane są małe izby porodowe z tego względu, że brakuje właśnie środków transportu – często jest to motorek albo wóz ciągnięty np. przez osiołka. W tej sytuacji dotarcie do izby porodowej może zająć dużo czasu.
Sara Suchowiak: Chciałam podkreślić, że to jest ogromny sukces Senegalu, że takie rozwiązanie zostało wprowadzone. Jest to dobry przykład dla innych krajów afrykańskich, że mimo deficytów w kadrze medycznej, da się izby porodowe tak zorganizować, by były łatwo dostępne. Kraj ten zainwestował w otwieranie mniejszych placówek niż przychodnie, gdzie zatrudniony jest pielęgniarz i ewentualnie położna z matroną. Wiadomo, że w tych punktach nie są w stanie zrobić cięcia cesarskiego, nie są wstanie zapobiec porodom powikłanym, ale są w stanie wykryć zagrożenie i potem łatwiej jest taki transport zorganizować między placówkami medycznymi niż z jakieś odległej wioski na prowincji.
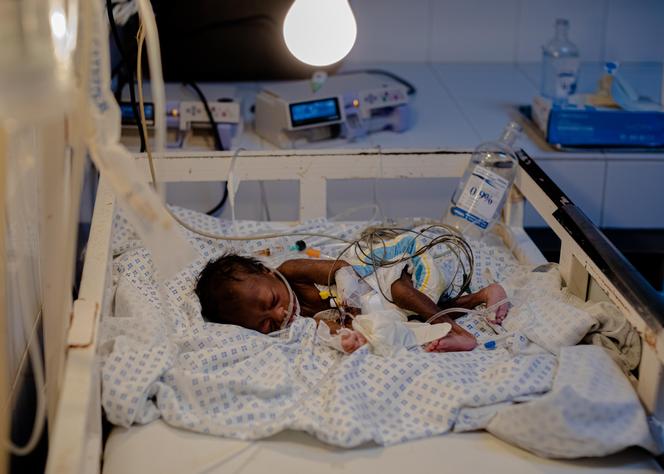
i
Kim są wspomniane przez Panią matrony?
Sara Suchowiak: Matrony są to kobiety bez wykształcenia medycznego w kierunku położnictwa, pielęgniarstwa, które zajmują się opieką nad kobietą w trakcie porodu. Ich rola jest podobna do naszej douli. To kobieta, która jest z rodzącą w tej pierwszej fazie porodu, pomaga jej przyjmować różne pozycje i opiekuje się nią. Przychodnia zatrudnia taką matronę i kobieta rodząca nie musi się martwić o to, by organizować taką opiekę we własnym zakresie.
Wszystko by było fajnie, gdyby w każdej izbie porodowej oprócz matrony, była także dostępna położna, która swoim fachowym wzrokiem zbada stan pacjentki i sprawdzi, czy wszystko przebiega dobrze. Niestety nie wszędzie są one dostępne. W dalszym ciągu zdarza się, że poród przyjmuje tylko matrona. Tymczasem będąc akuszerką bez wykształcenia medycznego wykonuje tę swoją profesję w sposób zwyczajowy, na podstawie tego, czego nauczyła się od swojej mamy lub babki, a nie na medycynie opartej na dowodach.
My cały czas to zaznaczamy, że powinniśmy stosować standardy medyczne ogólnie przyjęte. Tymczasem one myślą, że to czego lata temu się nauczyły, jest najlepsze, a niestety ich standardy nie gwarantują bezpieczeństwa. Ich wiedza stoi w miejscu, bo nie są też w żaden sposób szkolone. Dla położnych są organizowane różne szkolenia, jak chociażby to przeprowadzane ostatnio przeze mnie. One niestety są zapomniane w tych wszystkich krajach i nie wychodzą z tego błędnego koła tradycji. Ma ona swoje dobre strony, ale potrzebuje wsparcia medycyny profesjonalnej, żeby przy różnych komplikacjach porodowych wiedziały, jak się właściwie zachować.
Anna Haris: Poziom wiedzy matron udało podnieść się na tyle, że nie stosują one praktyk krzywdzących matki i dzieci. Nadal jednak istnieją niestety znachorzy, do których udają się rodzice szczególnie zabobonni, niewykształceni lub nie posiadający środków na leczenie konwencjonalne. Wierzenia w moce duchów są nadal bardzo silne. Pół biedy, jeśli chęć ochrony noworodka manifestuje się zawiązaniem na szyi, brzuchu czy rączce amuletów zwanych w Afryce Zachodniej grigri, gorzej, gdy znachorzy zaczynają leczyć. Moc afrykańskich roślin jest nie do końca zbadana i picie naparów może się źle kończyć i niestety nierzadko skutkuje uszkodzeniem nerek. Wielokrotnie spotkałam się z przypadkami chorób, które można było wyleczyć, lecz rodzice przyprowadzali do lekarza dzieci, gdy nie można było ich już uratować. Wcześniej znachor leczył np. złamania kończyn dziecka okładami z liści, przygotowywał napary, które prowadziły do biegunek i zatruć.
Posługujemy się tutaj różnymi określeniami: izba porodowa, przychodnia, szpital wojewódzki, możemy uporządkować te informacje?
Sara Suchowiak: Tak. Pierwszy stopień to chata porodowa, czyli domek w wiosce, gdzie jest matrona, ale nie ma położnej i nikogo innego z wykształceniem medycznym. Później mamy przychodnię wiejską – tam jest pielęgniarz i powinna być także położna z matroną, ale nie zawsze tak jest. W naszym projekcie na 13 punktów było 11 położnych. Później mamy przychodnię miejską i szpital wojewódzki. Dopiero w szpitalu wojewódzkim jest cały zespół, gdzie można zrobić cięcia cesarskie, gdzie jest neonatolog. Tutaj muszę zaznaczyć, że o ile dostępność do opieki medycznej już jest na bardzo fajnym poziomie, to w sytuacjach nagłych zbyt dużo czasu zabiera transport i przez to odsetek śmiertelności okołoporodowej jest duży.
Jeśli dochodzi do komplikacji przy porodzie, jak odbywa się transport pacjentki do szpitala wojewódzkiego?
Sara Suchowiak: Jeżdżąc w ramach naszego projektu po przychodniach zadaliśmy to pytanie kierownikowi jednej z nich. Wykorzystuje się albo transport własny, albo dziwoni do szpitala i jeśli jest dostępna karetka, wysyłana jest po pacjentkę.
Anna Haris: To jest odległość około 30 km, ale nie jeżdżą tam autobusy, tam jeździ tylko transport prywatny. Z najdalszego miejsca tego powiatu odległość do szpitala wynosi 70 km. Jest to zatem odległość znaczna.
Sara Suchowiak: Niestety, czasami mamy tylko trzy minuty na wykonanie cięcia cesarskiego. Pewnego pułapu śmiertelności okołoporodowego nie będziemy w stanie zmniejszyć, póki nie będzie możliwości wykonania cięcia cesarskiego w ciągu 3 minut, a do tego jest jeszcze długa droga.

i
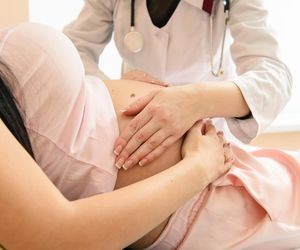
Pewne sytuacje niebezpieczne da się jednak wychwycić na poziomie profilaktyki. Jaki jest poziom dostępności badania USG w ciąży w Senegalu?
Anna Haris: Za każdym razem to powtarzam, że Senegal ma bardzo dobrze opracowane wszystkie procedury medyczne, czyli co powinno się zrobić, aby uniknąć komplikacji, tylko brakuje personelu, sprzętu i finansowania do tego. Każda kobieta powinna przejść minimum trzy badania ultrasonograficzne w ciąży. My w naszym projekcie zakupiliśmy jeden ultrasonograf stacjonarny, który będzie się znajdował w przychodni w Diakhao, ale zamierzamy też kupić taki ultrasonograf mobilny, by służył na większym obszarze, który będzie obsługiwany przez położne. One będą mogły jeździć po wszystkich przychodniach wiejskich zgodnie z kalendarzem i robić badania USG kobietom w ciąży.
A jak to wygląda obecnie?
Anna Haris: W tej chwili to, czy kobieta podda się w ciąży badaniu USG, zależy od zasobności portfela. Generalnie mam takie spostrzeżenia, że Senegalki są to kobiety z aspiracjami. One chcą być nowoczesne, chcą, żeby ich dzieciom żyło się łatwiej niż im. Jeśli tylko mają taką możliwość, robią te badania. Problemem jednak jest duża mobilność Senegalczyków i Senegalek. Kobieta w ciągu całej ciąży może kilkakrotnie zmieniać swoje miejsce zamieszkania. Przykładowo w pierwszym trymestrze mieszka jeszcze ze swoim mężem, który latem mieszka w mieście, bo łatwiej wtedy o pracę, w drugim trymestrze z teściami na wsi, a w trzecim dołącza do matki w innej wsi. Jest to problem opieki nad kobietami w ciąży, ale także dzieci, które już się urodziły, a które za tymi mamami i babkami podążają po całym Senegalu.
Sara Suchowiak: Na pewno nie 100 proc. kobiet wykonuje wszystkie badania, które są zalecane w ciąży. Nie wszystkie zgłaszają się na konsultacje prenatalne. Każda z takich wizyty bowiem wiąże się z dodatkowymi (płatnymi) badaniami: USG, badania krwi. Powód jest głównie finansowy. My żyjemy w kraju, w którym mamy darmową opiekę medyczną i działające ubezpieczenia i możemy być za to wdzięczni. To jest naprawdę ogromny przywilej. Docenia się to tym bardziej, gdy spotyka się osoby, które tego nie mają. Zawsze można narzekać, ale naprawdę w porównaniu do sytuacji kobiet w Senegalu, ja bym się z nimi na miejsca zamienić nie chciała. One borykają się z ogromnymi trudnościami, na które nie mają wpływu, a każda z nich chce dobra swojego dziecka.
USG ciążowe wykonuje położna?
Sara Suchowiak: Tak - głównie położne. Na tym przykładzie dobrze widać, jak przedstawiają się kompetencje zawodowe położnych w różnych krajach. W Polsce położna też może robić USG, może prowadzić ciążę, tylko mamy tylu ginekologów, że jesteśmy spychane na boczny tor. W kraju takim jak Senegal niedobór lekarzy sprawia, że położne mogą w pełni wykorzystywać swoje kompetencje i nadrabiać ten brak lekarzy. Ten podział jest dobry. Polska Misja Medyczna szkoli położne w zakresie wykonywania badania USG w ciąży.
Rohia* to dziewczynka, która cierpi na rzadki zespół wrodzony charakteryzujący się brakiem mięśni brzucha (tzw. syndromem brzucha śliwki). To jest ciężka choroba genetyczna, która u dziewczynek występuje bardzo, bardzo rzadko. Polska Misja Medyczna zbierała fundusze na leczenie dziecka, co się finalnie udało i dziewczynka pomyślnie przeszła operację plastyczną brzucha. Dzięki niej może dziś żyć bezpiecznie, bez powikłań i bólu. Jej historia pokazuje, jak ważne są badania USG w ciąży. Pierwszą anomalię w jej anatomii wykryła bowiem położna, która robiła USG w ciąży. Na poniższym zdjęciu z Anną Haris.
*Na prośbę rodziców dziewczynki zmieniliśmy imię oraz nie upubliczniamy jej wizerunku.

i
Wiemy już jak wygląda opieka nad ciężarną, a jak wobec tego przebiega sam poród?
Sara Suchowiak: Do rodzącej w izbie porodowej przychodzi matrona, powinna też przyjść położna, która sprawdzi stan ogólny kobiety i czy faktycznie jest rodzącą. Później zostawia ją z matroną, która przez okres rozwierania się szyjki, opiekuje się kobietą. Gdy jest okres parcia, kobieta przechodzi z sali, gdzie przebywała z matroną do innej, w której jest łóżko porodowe. Poród w większości punktów porodowych przyjmuje już położna. Zgodnie z wytycznymi senegalskimi młode mamy powinny pozostać na porodówce 48 godzin, ale niestety wychodzą wcześniej, ponieważ każda doba to dla nich spory koszt. Ma to jednak moim zdaniem swoje plusy. Higiena w przychodniach często jest ograniczona i lepiej, żeby dzieciątko kolonizowało się florą bakteryjną, która występuje w rodzinie, niż było narażane na groźne bakterie występujące w szpitalu.
Co ciekawe, w Senegalu na wzór Europy wprowadzono kangurowanie maluszków. Dziecko zanim dotknie jakiegokolwiek sprzętu medycznego, kolonizuje się od mamy tymi najbezpieczniejszymi dla niego bakteriami. Znając swoje ograniczenia, wiedząc jakie ryzyko niesie ze sobą ograniczona higiena, Senegalczycy starają się tego przestrzegać. W trakcie kangurowania jest też od razu pierwsze przystawienie do piersi. Poród moim okiem jest tak naprawdę prowadzony „po ludzku”.
Czy coś Panią zaskoczyło na senegalskiej porodówce?
Sara Suchowiak: Myślałam, że jak wyjadę do Afryki, nauczę się sama przyjmować naturalne pozycje wertykalne – w kucki, na stojąco, na czworakach, a tu się okazało, że każda kobieta rodzi na łóżku i nawet nie w pozycji półleżącej (jak to się w Polsce teraz robi), tylko na plecach na płasko. Dzieje się tak, ponieważ to łóżka porodowe starej generacji (podobnie jak często stary sprzęt do USG), które były kiedyś w Europie i w Stanach Zjednoczonych i zostały wysłane tu do Afryki. Kobiety zaczęły rodzić tu tak jak biały człowiek, ale niestety zrobiły krok w tył. Poród na płasko na plecach to najgorsza pozycja porodowa, jaka jest możliwa.
Miłym jednak zaskoczeniem było to, że w każdej z odwiedzonych przez mnie przychodni na ścianach wisiały plakaty z różnymi pozycjami wertykalnymi ze szkolenia, które 5 lat temu przeprowadzali Koreańczycy. Choć wiedza z niego wymaga ewidentnie odświeżenia, to budujące jest to, że część senegalskich położnych je choćby w niewielkim zakresie stosuje w początkowej fazie porodu i rodząca ma możliwość ruchu. Ziarenko już zostało zasiane, teraz planujemy powrót do Senegalu ze szkoleniem promującym rodzenie „po ludzku”.

i
A czy spotkały się Panie z jakimiś swoistymi senegalskimi zwyczajami związanymi z ciążą i noworodkiem?
Sara Suchowiak: Dziewczynkom na porodówkach bardzo szybko przekłuwa się uszy – już w pierwszej dobie.
Anna Haris: Zamiast kolczyka wkłada się taką poczwórnie złożoną nitkę. Uszy przebijają matrony. Gdy byłyśmy ostatnio w Senegalu widziałyśmy bliźniaki – dziewczynkę i chłopca. W pewnym momencie dziewczynka na chwilę zniknęła i wróciła już z przekutymi uszami. Miałam wrażenie, że nawet się nie obudziła.
Sara Suchowiak: Ciekawe też jest podejście do nadawania imion. Kiedy zapytałam mamy bliźniaków, jakie mają imiona, powiedziała, że nie mają jeszcze wybranych imion. To zupełnie inne podejście niż w Polsce. U nas rodzice już w trakcie ciąży wiedzą, jak będą mówić na swoje dziecko. A tam z uwagi na religię muzułmańską jest to odwleczone w czasie.
Anna Haris: Dokładnie. 95 proc. mieszkańców Senegalu to muzułmanie i faktycznie imię nadawane jest na wielkiej rodzinnej uroczystości. Jeśli to jest pierwsze dziecko, to jest to naprawdę bardzo, bardzo duża uroczystość, która odbywa się tydzień po porodzie.
Bliźniaki - dziewczynka i chłopiec, urodziły się w nocy z 3 na 4 lipca 2023 na izbie porodowej przychodni powiatowej w Diakhao. Rodzice bliźniaczek, Maimouna i Cheikh pochodzą ze wsi Boff Ndoyem. Ponieważ Maimouna robiła badania usg i wiedziała, że urodzą się bliźniaki, gdy tylko poczuła skurcze porodowe, przyjechała na porodówkę pierwszego stopnia referencyjności, czyli do Diakhao. Polska położna Sara Suchowiak podczas zwiedzania izby porodowej trzyma dziewczynkę. Nowonarodzone bliźniaki mają już rodzeństwo - dwóch starszych braci - również bliźniaki.

i
Anna Haris: Warto powiedzieć też o tradycyjnym masażu DAMP. Jest to tradycyjny senegalski masaż noworodków wykonywany przez specjalne do tego przeszkolone kobiety – oczywiście znów tradycyjnie. Zaczyna się go wykonywać już w drugim tygodniu życia maluszka. Przy pomocy masła shea masażystka zaczyna delikatnie masować dziecko od głowy w dół: pociera ciało, wygładza, a także oklepuje. Na końcu zaś używa takiego olejku tradycyjnego z nasion drzewa tulukuna, który w przekonaniu Senegalczyków chroni od zła. Ma bardzo dziwny, gorzki smak i zapach. Natomiast w ostatnich latach okazało się, że ten olejek ma bardzo silne właściwości przeciwzapalne i odstraszające komary. Co ciekawe nie tak dawno senegalscy lekarze i fizjoterapeuci uznali masaż DAMP za coś, co sprzyja rozwojowi dzieci.
Sara Suchowiak: Myślę, że jeszcze warto dodać to, że w krajach afrykańskich, w Senegalu również, jest tendencja, żeby nieco rozjaśniać skórę swojego ciała. W związku kobiety smarują się różnymi kremami i balsamami, które zawierają niebezpieczne dla dzieci substancje toksyczne. Wcierając je w swoją skórę i później trzymając maluszka, narażają go na bezpośrednie wdychanie opary tych różnych środków chemicznych. Dzieci miewają przez to różne problemy i z układem oddechowym i pokarmowych. Polska Misja Medyczna w trakcie wspomnianych pogadanek z mami na temat niedożywienia, edukuje je także na temat tego, aby odstąpiły od używania kosmetyków wybielających skórę ze względu na zdrowie ich dzieci.

i
Czy coś jeszcze warto byłoby dodać w kontekście zwyczajów związanych z macierzyństwem?
Anna Haris: Przypomniały mi się jeszcze cztery rzeczy. Jest taki przesąd, że dziecku nie wolno podawać jajka, zanim nie zacznie chodzić, bo nigdy już nie będzie chodzić.
Gdy zaś kobieta zachodzi w ciążę (zwłaszcza w pierwszą) musi ukrywać ją w obawie przed złymi językami i strachem, że ktoś rzuci na jej rodzinę zły urok. To jest niestety też powód, że kobiety na pierwszą konsultację ciążową zgłaszają się późno.
Co mnie jeszcze bardzo zdziwiło, gdy przyjechałam do Senegalu? W niektórych środowiskach muzułmańskich w tym kraju wierzy się, że poród bliźniąt zwiastuje zły los. Aby uniknąć nieszczęścia w rodzinie, mama bliźniaków musi wyjść na ulicę i żebrać, żeby tę złą passę odwrócić.
Jedną z bardziej barbarzyńskich praktyk z którymi się spotkałam, a które całe szczęście są coraz rzadsze, jest prasowanie piersi. Polega ona na zawijaniu w bandaże klatki piersiowej dziewczynek wchodzących w okres dojrzewania i obijaniu w nocy sutków, co ma zapobiec zbyt wczesnemu dojrzewaniu dziewczynek.
W regionie naszej pracy nie stosuje się u dziewczynek wyrzezania. Natomiast spotkałam się z tymi praktykami w północnej części Senegalu, gdzie zamieszkują ludy Peul, oraz na południu w grupach etnicznych Malinke i Bedick. Oficjalnie wyrzezanie dziewczynek jest w Senegalu zakazane. Natomiast wszyscy chłopcy przechodzą obrzezanie, także dzieci chrześcijańskie.
Zakończmy jednak dobrym akcentem naszą rozmowę – budująca jest postawa senegalskich tatusiów, którzy nie stronią od opieki nad dzieckiem. Spacerując z Sarą po senegalskich ulicach, często spotykaliśmy ojców niosących, prowadzących czy zabawiających dzieci.

i
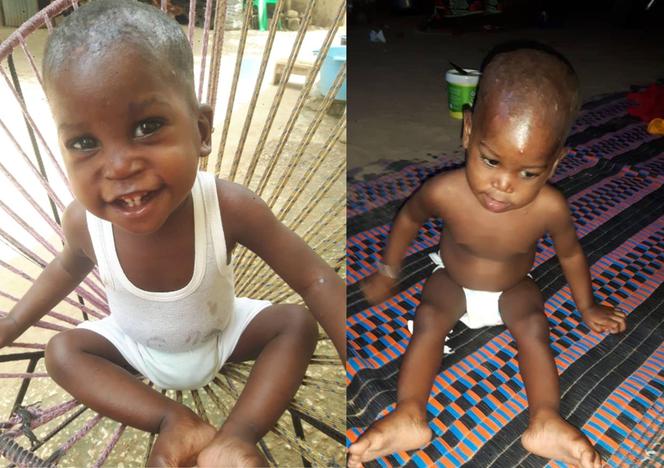
Obecnie pomocy potrzebuje półtoraroczny Andre. Kiedy był niemowlęciem przeszedł operację przegrody nosowej. Operacja niestety nie powiodła się i chłopiec nadal oddycha z wielkim trudem. Z tego powodu rodzina matki chłopca oddała go pod opiekę babci ze strony ojca. Babcia od wielu miesięcy bezskutecznie próbuje leczyć go w państwowych ośrodkach zdrowia także z powodu dermatozy skóry głowy. Głowa chłopca pokryta jest strupami, z których sączy się ropa i krew, a chłopiec żyje w bólu i dyskomforcie. Po tym, jak Anna Haris dowiedziała się o chłopcu, umówiono go na wizytę u prywatnego dermatologa, który przyjeżdża do miejscowości obok raz na dwa tygodnie. Lekarz był bardzo zaniepokojony stanem chłopca, przepisał leki, w tym antybiotyki i poprosił o przesłanie zdjęć skóry głowy chłopca po tygodniu. Wizyta kontrolna odbędzie się za dwa tygodnie.
Gdy skóra głowy zostanie wyleczona, będzie można ponownie zająć się problemem laryngologicznym. Ponieważ operacja korekcyjna, której potrzebuje chłopiec, jest zwykle trudniejsza niż operacja pierwotna, przedstawiciele PMM zdecydowali się poszukać dla niego dobrego prywatnego leczenia. Koszt leczenia i operacji chłopca oszacowano na około 4800 zł. - Każda złotówka się liczy i za każdą z nich z góry dziękujemy - apeluje Anna Haris. My także dołączamy się do jej prośby - pomoc dla małego Andre.
i
Chcesz wspierać działania Polskiej Misji Medycznej w Senegalu? Wejdź na stronę https://pmm.org.pl/senegal i wesprzyj ją choć symbolicznym datkiem. Senegalskie mamy i ich dzieci zasługują na lepszy los.
Projekt współfinansowany w ramach polskiej współpracy rozwojowej Ministerstwa Spraw Zagranicznych RP.
*Anna Haris - zdobywała doświadczenie w koordynacji projektów rozwojowych w Senegalu i w latach 2016 – 2019 jako koordynatorka lokalna projektów PMM, w latach 2022 - 2023 koordynatorka projektu PMM w Senegalu; w latach 2018 - 2021 pracowała w Ambasadzie RP w Dakarze jako osoba odpowiedzialna za inicjowanie i wdrażanie projektów rozwojowych realizowanych przez placówkę. Współpracowała z polskimi NGO'sami (Fundacja "Kultury Świata", "Fundacja na rzecz Rozwoju") w zakresie implementacji projektów rozwojowych w Senegalu oraz z lokalnymi organizacjami pozarządowymi ("Trait d'Union", "Prevenir") głównie w zakresie ochrony zdrowia matki i dziecka oraz edukacji.
** Sara Suchowiak - położna ze spec. położniczo-ginekologiczną, pracująca na Bloku Porodowym na polskiej porodówce. Równocześnie realizuje swój zawód w trakcie wolontariatów medycznych w Afryce (Kamerun, Ghana, Madagaskar, Republika Środkowoafrykańska, Senegal). Skończyła studia podyplomowe i inne kursy, by profesjonalnie realizować zagraniczne projekty. Autorka i koordynatorka wieloletniego projektu "Bezpieczna Mama", który uzyskał rekomendacje Ministerstwa Zdrowia RŚA.