Aneta Żuchowska, mjakmama24.pl: Pani Doktor, pracowała Pani przez 3 tygodnie w szpitalu regionalnym w Nyangao. Co robiła Pani tam na miejscu?
Dr n. med. Katarzyna Dąbek*: Pracowałam tam jako lekarz neonatolog, ale bardziej jako konsultant w oddziale intensywnej terapii noworodka, który mieści się w szpitalu w Nyangao. Moim zadaniem było uczenie personelu takich rzeczy jak: resuscytacja noworodka, jego właściwa pielęgnacja oraz pomoc w standaryzacji zaleceń dotyczących dzieci przedwcześnie urodzonych i chorych.
Jaki jest szpital w Nyangao?
Szpital w Nyangao to kompleks parterowych budynków połączonych ze sobą zadaszonymi łącznikami. Pomiędzy tymi budynkami rosną normalnie drzewa, trawa, kwiaty, więc otoczenie jest przepiękne. Każdy budynek to osobny oddział. Mamy tam salę operacyjną, oddział pediatrii, ginekologii, położnictwo, intensywną terapię noworodka, dwa oddziały internistyczne, chirurgię oraz specjalny oddział dla tzw. vipów - czyli osób, które za pobyt w szpitalu mogą zapłacić więcej.
Raz na jakiś czas przyjeżdżają lekarze innych specjalności (okuliści, ortopedzi) i wtedy na kilka tygodni otwierane są również takie oddziały. W Tanzanii cała opieka medyczna jest płatna. Nie ma tam ubezpieczenia zdrowotnego. Z własnej kieszeni płaci się tam za każdą dobę w lecznicy oraz podawane leki. Jeśli więc ktoś stać, może opłacić swój pobyt na oddziale o wyższym standardzie obsługi.
Szpital ma ogromne braki kadrowe. Na oddziale intensywnej terapii noworodka nie ma na stałe neonatologa. Pediatra przyjeżdża tu dwa razy w tygodniu z innego szpitala. Oddziałem noworodkowym zajmuje się lekarka z Holandii, która jest specjalistką medycyny tropikalnej. Z braku kadry kieruje także oddziałem położniczym.
Przeczytaj także: Rytuał palenia pępowiny zyskuje popularność. Lekarze widzą plusy tej starożytnej tradycji
Jaki jest przybliżony koszt opieki okołoporodowej?
Myślę, że jest to kwota zbliżona do jednej pensji. W przeliczeniu na złotówki jest to kilkaset złotych za cały pobyt, nawet z cięciem cesarskim. Nie są to wielkie pieniądze dla nas, ale bardzo duże dla kobiet w Tanzanii. Trzeba sobie bowiem zdać sprawę z tego, że tam nie wszyscy pracują.
Pracę zawodową wykonują głównie mężczyźni. W miastach kobiety czasami sprzedają warzywa na targu, pracują jako kucharki, pielęgniarki czy salowe. Na wsiach zaś najczęściej tylko mąż utrzymuje rodzinę, a kobieta zajmuje się dziećmi i domem.
Jaki odsetek kobiet decyduje się zatem rodzić w szpitalu?
Nie potrafię powiedzieć odsetkowo, ale z rozmów z tamtejszymi lekarzami wynikało, że coraz więcej kobiet decyduje się na taki krok. Nawet wtedy, gdy do szpitala mają daleko, wyruszają w drogę pieszo, czasem na jakimś motorku (bo na samochód wiele z nich nie stać) i docierają na miejsce.
Bywa też tak, że nie zdążą przyjechać – poród zastanie je w domu lub w drodze, ale i w takich przypadkach zgłaszają się do szpitala, by upewnić się, że z maleństwem jest wszystko w porządku. Pamiętam kobietę, która przyjechała do nas z noworodkiem urodzonym poza lecznicą. Dziecko miało odciętą pępowinę, przewiązaną kawałkiem materiału z ubrania. Wiadomo, że ta tkanina nie była pierwszej świeżości i czystości, więc było duże ryzyko zakażenia. Na szczęście maleństwo otrzymało pomoc i wszystko dobrze się skończyło.
Polecamy: Jak wyglądają sale szpitalne w Polsce? To w takim miejscu urodzisz dziecko
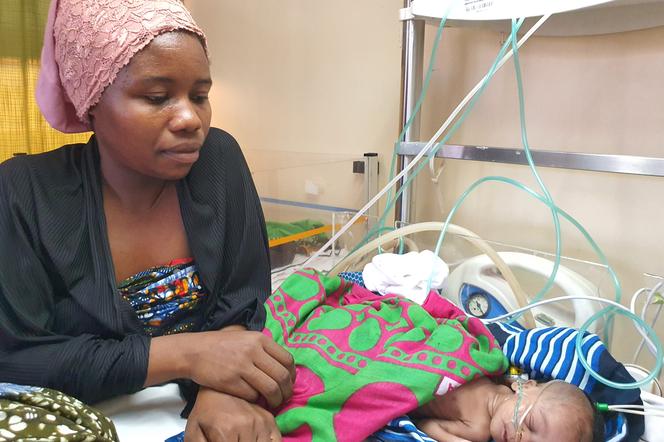
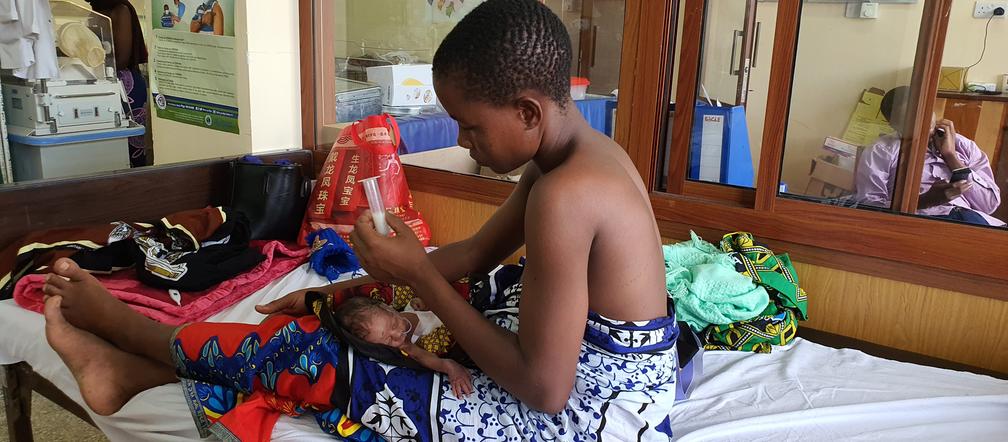
Zobacz niezwykłe zdjęcia naszej rozmówczyni z Tanzanii
Na jaką opiekę mogą liczyć kobiety w ciąży w Tanzanii?
Przez to, że opieka medyczna jest płata, kobiety w ciąży nie chodzą na badania profilaktyczne zbyt często. Zalecanych jest 6 wizyt, ale mało która ciężarna może sobie na nie pozwolić finansowo. Jeśli przyjdzie na 3-4 wizyty, to jest i tak duży sukces. Większość kobiet w ciąży jednak w ogóle nie przychodzi do lekarza.
Inną sprawą z kolei jest stosowanie się do zaleceń specjalisty. W Tanzanii jest duży problem z niedożywieniem i nawet jeśli lekarz zaleci przyszłej mamie, aby lepiej się odżywiała, ona niekoniecznie się do tego zastosuje, ponieważ zwyczajnie nie ma pieniędzy na kupienie lepszego jedzenia. Dużym problemem jest anemia kobiet w ciąży, która się później przekłada na anemię u dziecka i jego gorszy wzrost wewnątrzmaciczny.
A na jakie badania mogą liczyć w trakcie takich płatnych wizyt?
To bardzo zależy, gdzie te wizyty są przeprowadzane, ale rutynowo wykonywana jest morfologia, sprawdzane jest, czy kobieta nie jest zakażona malarią, HIV oraz chorobami wenerycznymi. Pakiet badań różni się w zależności od regionu i przychodni, w której jest wizyta.
Warto jednak dodać, że część przychodni finansowana jest przez misjonarzy lub organizacje pozarządowe takie jak np. Polska Misja Medyczna. W takich miejscach kobiety mogą liczyć na bezpłatne wizyty i nieodpłatne podstawowe badania w ciąży. Tych badań wtedy mogą mieć trochę więcej – zdarza się nawet, że uda się także wykonać USG. Niestety to nie jest taka opieka, jaką znamy z Polski.
Przeczytaj: Obowiązkowe badania w ciąży. Które z nich można wykonać bezpłatnie na NFZ?
Z jaką “wyprawką” kobiety zgłaszają się do porodu?
Pacjentka przychodzi ze swoją wanienką, która będzie wykorzystywana na zbieranie wszystkich odchodów porodowych oraz materiałów pobrudzonych podczas akcji porodowej. Gdy wstanie po porodzie musi sobie to wszystko wyprać albo robi to ktoś z rodziny, kto przyjechał z nią do porodu.
Ważnym elementem wyposażenia są właśnie małe i duże kawałki materiałów, które służą do wszystkiego: do zwinięcia noworodka, do okrycia matki, wytarcia ciała itp. W szpitalu pacjentka dostaje tak naprawdę tylko prześcieradło. Wszystkie inne rzeczy musi sobie zorganizować sama. W “wyprawce” musi znaleźć się także termos, kubek, talerz oraz jedzenie, które nie jest zapewniane przez szpital.
Czy w szpitalu są warunki do przygotowywania posiłków?
Obok szpitala jest budynek, w którym mieszkają członkowie rodzin. Tam można zrobić pranie, można ugotować. Tam też członkowie rodzin śpią i czekają na swoich krewnych. Pacjenta zaś odwiedzają w wyznaczonych godzinach – rano i po południu. Wtedy mogą mu zanieść posiłek, zabrać pranie i chwilę z nim posiedzieć. Gdy zaś zadzwoni dzwonek, muszą opuścić szpital.
Kto zazwyczaj towarzyszy w szpitalu rodzącej?
W Tanzanii nie ma w ogóle zwyczaju towarzyszenia kobiecie rodzącej przy porodzie. Jest tylko ona i personel medyczny. Ktoś z rodziny jednak jest obok, by się nią opiekować – przygotować posiłki i inne potrzebne rzeczy. Kobiecie towarzyszy inna kobieta z rodzinny. W zależności od wieku rodzącej może to być jej mama, ciotka, siostra lub najstarsza córka.
Przeczytaj: Wracają porody rodzinne. Jakie warunki trzeba spełnić, by móc w nich uczestniczyć?
Jak wygląda cała procedura okołoporodowa?
Kobieta przyjeżdża do porodu, czeka na ławeczce, aż lekarz ją zbada. Jeśli poród się zaczyna, dostaje swoje łóżko porodowe. Jeśli jeszcze nie, jest przyjmowana do takiego domu stojącego obok szpitala i tam oczekuje na poród. Przed porodem zwykle wykonywane jest USG, by ocenić wielkość dziecka.
Poród tak naprawdę biegnie sam. Jakieś wielkiej pomocy od personelu nie ma. Nawet przy braku skurczów, nie jest powiedziane, że pacjentka otrzyma oksytocynę. Oczywiście znieczulenia żadnego też nie ma. Jest bardzo naturalnie. Niestety, bardzo często personel medyczny nie zwraca uwagi na ważne sprawy, np. że pacjentka przychodzi z bardzo wysokim ciśnieniem.
W Polsce pielęgniarki z automatu mierzą ciężarnej ciśnienie i sprawdzają, czy nie ma stanu przedrzucawkowego. Byłam świadkiem rzucawki u pacjentki, u której nie zdążono podać leków obniżających ciśnienie.
Po porodzie kobieta robi wszystko przy dziecku i ze sobą. Jeśli nie jest się w stanie umyć, nie może wstać, bo jest po cięciu cesarskim, to pomaga jej ktoś z rodziny, ale tylko w tych wyznaczonych godzinach. Pielęgniarki są tu tylko po to, aby podać leki i wykonać zalecenia lekarskie.
A co z dzieckiem po porodzie?
Gdy noworodek się urodzi, dawany jest mamie, jest przytulany, ważony. Jeżeli trzeba coś przy mamie zrobić, to trafia na chwilę pod promiennik ciepła, ale nikt go nie bada, nikt przez cały jego pobyt (2 czasem 3 dni) nie zajmuje się nim. Wszelkie procedury, które są wykonywane przy dziecku, robi matka.
Na porodówce i oddziale położniczym nie ma położnej, która zajmowałaby się dzieckiem. Jeśli dziecko jest bardzo małe (poniżej 1800 g), przyjmowane jest na oddział intensywnej terapii noworodka, gdzie są już pielęgniarki od dzieci. Natomiast jeśli noworodek ma normalną masę urodzeniową i teoretycznie nic nie potrzebuje, to opiekuje się nim tylko matka.
Żadne badania przesiewowe tak jak w Polsce nie są wykonywane. Noworodek nie dostaje witaminy K, chyba że zostanie z jakiś powodów przyjęty na oddział intensywnej terapii. Szczepienia nie są wykonywane od razu na oddziale. Trzeba zgłosić się z dzieckiem do przychodni.
Przy tym szpitalu również działa poradnia, która opiekuje się matką i dzieckiem. Tu zgłaszają się kobiety po porodzie na swoje badania profilaktyczne i ocenę po połogu. Tu także przychodzi się z noworodkiem, by ocenić jego przyrosty masy ciała oraz wykonać szczepienie przeciwko WZW B, gruźlicy i polio.
Szczepienia są darmowe. Natomiast szkopuł w tym, aby ta mama zgłosiła się w ogóle z maluchem do przychodni. Wiele z nich tego nie robi, więc nie wszystkie dzieci są szczepione.
Przeczytaj: Skala Apgar: ile punktów i za co dostaje noworodek po narodzinach?
W jakiej kondycji rodzą się dzieci w Tanzanii?
Noworodki rodzą się mniejsze. Średnia masa urodzeniowa dzieci w Tanzanii wynosi między 2 a 3 kg. W Polsce za normę przyjmuje się 2,5-4 kg. Większość tanzańskich dzieci na siatkach centylowych jest poniżej 10 centyla. Widać, że te dzieci są gorzej odżywione. Przez co dotykają je choroby, które polskie noworodki miewają znacznie rzadziej, np. zaburzenia odporności czy niedokrwistość.
Co się dzieje, gdy na świat przychodzi wcześniak?
Tam jest przyjęta taka zasada – wydaje się ona słuszna, że nie ratuje się dzieci poniżej 28. tygodnia życia płodowego. W szpitalu bowiem brakuje odpowiedniego sprzętu i personelu do ratowania tak małych dzieci. Nie ma respiratorów, jest tylko jeden CPAP (urządzenie wspomagające oddychanie), brakuje pulsoksymetrów.
Drugi czynnik to brak odpowiedniego żywienia pozajelitowego, którego wymagają skrajne wcześniaki. Ze względu na niedojrzałość układu pokarmowego nie możemy takiego maluszka karmić pełną porcją mleka mamy czy mieszanki, bo byśmy uszkodzili zaraz jego jelita. Tak małe dziecko musi więc być karmione dożylnie (pozajelitowo).
Tu takiego odpowiedniego żywienia nie dostanie. Podawana jest tylko glukoza i od 3 doby życia sól fizjologiczna, w piątej dobie dziecko ma już tam zjeść pełną zaplanowaną porcję pokarmu i przestaje być karmione pozajelitowo. Światowe standardy są inne. Nie rozkarmia się tak szybko wcześniaków. Układ trawienny ma się powolutku przyzwyczajać do trawienia zwykłego pokarmu.
Robi się to po to, by uniknąć w przyszłości martwiczego zapalenia jelit. Bo takie szybkie, agresywne karmienie może je spowodować. My w Polsce dajemy w żywieniu pozajelitowym glukozę, białko, tłuszcze oraz witaminy i mikro- i makroelementy. Tam w tym żywieniu pozajelitowym tego nie ma.
Warto też popatrzeć na problem wcześniaków z innej strony. Można by się rzucić na ratowanie nawet tych najmniejszych wcześniaków tam, ale trzeba też tym dzieciom zapewnić później odpowiednią opiekę – okulisty, rehabilitanta, fizjoterapeuty, kardiologa, nefrologa itd. Wtedy zadajemy sobie pytanie, czy ratując wcześniaka 24-tygodniowego, pomagamy mu, czy tylko wydłużamy jego umieranie? To jest duży dylemat etyczny - nie możemy kogoś uratować, a później pozostawić na pewną śmierć.
Przeczytaj także: Pustki na polskich porodówkach. Liczba urodzeń najniższa od blisko 20 lat
Wcześniak w domu: wszystko, co musisz wiedzieć o pielęgnacji wcześniaka
Czy jest coś jeszcze, co Panią poruszyło?
Tak. Przyznam, że zszokowała mnie historia pewnej mamy… Kobieta zmarła przy porodzie, rodząc zdrowe dziecko. Nie mogłam uwierzyć w to, co usłyszałam od innych lekarzy. Powiedzieli mi, że to dziecko też niedługo umrze, ponieważ rodziny tej kobiety nie będzie stać na zakup mieszanki mlecznej przez te najbliższe pół roku. Te noworodki, których matki zmarły podczas porodu lub w okresie okołoporodowym – co też jest bardzo częste niestety tam – też umierają.
Pamiętam też historię pewnej mamy, która urodziła wcześniaczka. Chłopiec miał 920 g i praktycznie jak się urodził, każdy myślał, że on zaraz umrze, a on dzięki determinacji mamy, która dzielnie walczyła o pokarm dla niego, przeżył ponad tydzień. Chłopiec był karmiony pokarmem mamy przez sondę i dobrze przybierał na wadze.
Niestety, zachłysnął się w nocy i nikt z personelu nie był mu w stanie na czas udzielić pomocy. Stało się to z powodu braku odpowiedniego sprzętu oraz ludzi. W Polsce taki wcześniak miałby założony pulsoksymetr i byłby monitorowany przez cały czas. Jeżeli cokolwiek złego by się działo, ten sprzęt od razu by nam to zasygnalizował. Ten chłopczyk takiej szansy nie miał.
A czy jest coś, co mile Panią zaskoczyło?
Tak. Zaskoczyło mnie to, że na oddziale intensywnej terapii noworodka mama jest cały czas z dzieckiem. To jest coś, do czego my w Polsce dążymy. Chcemy, by część oddziału też taka była. Tam rzeczywiście mama jest cały czas z dzieckiem i opieka nad nim spoczywa właśnie w jej rękach. To ona ma odciągnąć pokarm, nakarmić, przebrać i przewinąć dziecko.
Oczywiście dzieci wymagające inkubatora czy fototerapii leżą w wyznaczonych miejscach, ale pozostałe maluchy są ze swoimi mamami w ich łóżkach. Mamy są bardzo troskliwe czułe. Chcą bardzo uczestniczyć w tym wszystkim, co dotyczy ich dzieci.
Co robi Polska Misja Medyczna, żeby pomóc tam na miejscu?
Polska Misja Medyczna od wielu lat współpracuje ze szpitalem w Nyangao. Prowadzi tam kilka projektów. Jednym z nich jest program poprawy opieki nad matką i noworodkiem, w którym biorę udział. W jego ramach wiele lekarzy i pielęgniarek z Polski wyjeżdża na 3-tygodniowe turnusy do Nyangao, by szkolić personel medyczny.
PMM troszczy się także o sprzęt. Kupiła między innymi: koncentratory tlenu, wspomniany CPAP, pulsoksymetry, sprzęt do badań ginekologiczno-położniczych czy USG.
Działania Polskiej Misji Medycznej można wesprzeć:
- ustawiając płatność cykliczną w swoim banku na działania PMM lub na https://pmm.org.pl/chce-pomoc,
- przekazując darowiznę na numer konta Polskiej Misji Medycznej: 62 1240 2294 1111 0000 3718 5444,
- przekazując 1% wpisując KRS 0000162022.
*Dr n. med. Katarzyna Dąbek, specjalista neonatolog, w trakcie specjalizacji z pediatrii. Pracuje na co dzień w Oddziale Neonatologii CM w Łańcucie oraz w Klinice Noworodków z Intensywną Opieką Medyczną Klinicznego Szpitala Wojewódzkiego nr 1 w Rzeszowie.